体外受精とは
体外受精(IVF)とは、女性の体内から卵子を採取し、体外で精子と受精させ、できた受精卵(胚)を子宮内に戻して妊娠を目指す方法です。体外受精は主に排卵誘発、採卵、受精、体外胚培養、胚移植、妊娠判定の6つのステップで構成されます。胚移植する前に一旦胚凍結保存を行う場合もあります。卵子・精子あるいは受精卵を体外で操作することを含むこれらの生殖医療技術は、総称して生殖補助医療(ART)と呼ばれます。
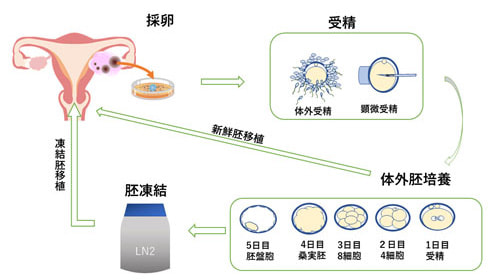
体外受精の各ステップと
当院の治療の特徴
Step1 排卵誘発
自然・低刺激周期を活用した個別化排卵誘発プランをご提案
体外受精には様々な方法があります。自然の生理周期では、1周期に発育する卵子は通常1個のみです。そのため、体外受精を行う際には、複数の卵子を育てることを目的として排卵誘発がよく行われています。ただし、卵巣への刺激が強くなると、卵巣が腫れる、お腹に水がたまるなどの症状が現れることがあります。これは卵巣過剰刺激症候群(OHSS)と呼ばれ、注意が必要です。
当院では、自然・低刺激周期を基本方針とし、患者様一人ひとりの状態に合わせた個別化排卵誘発プランをご提案し、最適な排卵誘発法を決定しています。自然の力を最大限に生かし、薬物の使用を最小限に抑えることを重視しています。状況やご希望に応じて、やや強めの刺激を実施する場合もあります。治療方針は、年齢、卵巣機能、身体への負担、治療の効率、治療歴、そして患者様のご希望などを総合的に考慮し、十分にご相談のうえで決定いたします。
当院では、毎周期ごとに卵胞の発育やお体の状態を丁寧に確認しながら、その方に最も適した排卵誘発法を選択・調整することを大切にしています。
Step2 採卵
22Gまたは、21Gの細径採卵針使用:痛みが少なく、麻酔不要。安静時間 約10〜15分。
当院では、世界標準の採卵針(17ゲージ)に比べ、約2分の1の太さである22ゲージまたは21Gの採卵針を使用しています。これは、一般的な採血で使用される針とほぼ同じ太さです。採卵針先の刃は特殊な加工が施されており、組織へのダメージを最小限に抑える設計となっております。そのため、痛みは軽度で、無麻酔での採卵も可能です。体への負担を軽減し、麻酔による副作用のリスクを回避できます。通常、採卵は数分で終了し、そのため採卵後の安静時間は約10~15分程度です。なお、痛みにご不安のある方には、鎮痛剤や局所麻酔を併用することも可能ですので、ご希望の際はお気軽にご相談ください。
Step3 受精
各種先進的な技術で良質の卵子と精子を選別し、受精させ、高い受精率を実現
体外受精(IVF)と顕微授精(ICSI)
- 体外受精(IVF)
- 卵子の周囲に一定濃度の精子を投入、精子が自らの力で卵子に侵入し、自然に受精するのを待つ方法です。一般的に「ふりかけ法」とも呼ばれます。卵子の成熟状態が良好で、精子の状態(回収・運動性など)も良い場合には、まずこの体外受精法を検討します。
- 顕微授精(ICSI)
- 顕微鏡下で一つの精子を選び、卵子の中に直接注入する方法です。精子の状態が良くない場合や、体外受精で受精率が低い、または受精しなかった場合に行われています。卵子が未熟卵だった場合には、成熟を確認した後に、顕微授精を実施します。
卵子成熟度の確認と受精方法の決定
採卵後、卵子は一つひとつ丁寧に観察し、成熟度や形態上の異常がないかを確認します。一方で、採精後の精子は精製処理を行い、良好精子の数を把握します。卵子と精子の情報を総合的に評価し、体外受精(IVF)と顕微授精(ICSI)のどちらで受精させるかを決定します。状況によっては、採取した卵子の一部を体外受精、残りを顕微授精にするスプリット法(Split)を選択することもあります。
「卵子成熟度の確認」は当院での治療の特長の一つです。当院では、卵子の一般的な状態確認に加え、卵子1個ずつの成熟度を必ず確認しています。卵子が未成熟の場合は、体外で成熟を確認したうえで顕微授精を行います。このように、卵子一つひとつの状態に応じた個別対応を行うことで、受精率の向上を目指しています。
当院での顕微授精(ICSI)における取り組み
① IMSI(Intracytoplasmic Morphologically Selected Sperm Injection)強拡大顕微鏡による形態良好精子の選別 ※先進医療
顕微授精を行うにあたり、当院では通常よりも高倍率の顕微鏡を使用しています。これにより、良い精子を選ぶ際に奇形精子を避けられるだけでなく、通常倍率では判別できない精子頭部の空砲や陥没も見分けることができます。
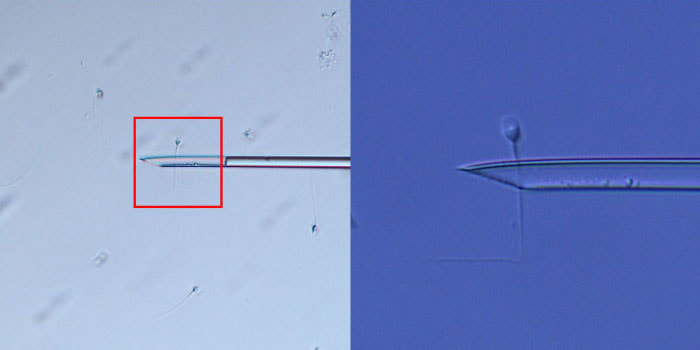
② 紡錘体観察顕微授精(Spindle Localization ICSI)
紡錘体とは核分裂に大切な役割を果たす細胞小器官です。顕微授精時には卵に直接針をさして精子を注入するため、紡錘体を傷つける可能性があります。紡錘体は第一極体の近くに存在することが多いので、極体からなるべく離れた位置からさすのが従来の方法でした。しかし極体から離れた位置に紡錘体が存在することもあり、そのような卵に通常の顕微授精を施行すると紡錘体を傷つけてしまう恐れがあります。
当院では紡錘体が観察できる特殊な顕微鏡を導入しており、紡錘体を可視化することでこのリスクを無くすことが出来ます。また、卵成熟の進行にともなって形成される紡錘体の形態と受精能には相関があるとされており、当院では顕微授精を行うタイミングの指標として応用し受精率の向上に役立てています。
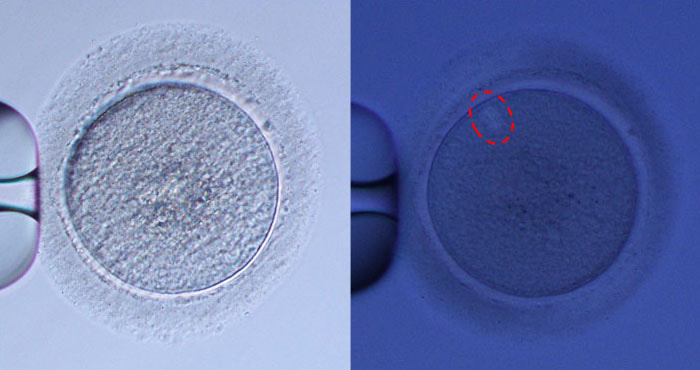
当院ではすべての顕微授精(ICSI)において、IMSIと紡錘体観察顕微授精 の技術を導入しています。受精率や胚盤胞形成率が低い場合、体外受精や顕微授精で反復して良い結果が得られない場合などでは、IMSIと併用してさらに精子を厳密に選別する方法を検討することがあります。
具体的には、Zymōt(ザイモート、膜構造を用いた生理学的精子選択術)や、PICSI(ヒアルロン酸を用いた精子選別術)といった方法を導入し、より良質な精子の選別を目指しています。
詳しくは先進医療の紹介ページでご覧いただけます。
Step4 体外胚培養
卵子と精子を受精させた翌日に、受精の確認を行います。正常に受精した受精卵はそのまま培養を継続し、細胞分裂を繰り返しながら成長していきます。
胚盤胞培養
受精から5~6日目頃には、受精卵は着床前の「胚盤胞」という段階に発育します。発育途中の2~3日目の初期分割胚を新鮮胚として移植、または凍結保存することもありますが、近年では胚盤胞まで培養する「胚盤胞培養」が多く行われています。すべての受精卵が胚盤胞まで到達するわけではありませんが、胚盤胞まで発育した胚は、初期分割胚移植よりも1回の移植あたりの妊娠率が高いとされています。
タイムラプス撮影法による受精卵・胚培養 ※先進医療
タイムラプスは、顕微鏡とカメラを内蔵した胚の体外培養装置です。安定した環境下での胚培養と詳細な観察により、胚盤胞発生率の向上、妊娠率の向上や流産率の低下を期待されます。当院では2020年2月に最新型のタイムラプスインキュベーターを導入しており、全ての患者様の卵を培養しています。
詳しくは先進医療の紹介ページをご覧いただけます。
Step5 胚移植
受精卵は体外培養を行い、採卵した同じ周期に新鮮胚移植を行うこともあります。また、胚を一旦凍結保存し、次の周期に融解して移植する凍結胚移植も行われます。当院での胚移植の方法および成績向上のための工夫についてご説明します。
① 新鮮胚移植と凍結融解胚移植の両方を実施
採卵時に強い卵巣刺激を行った場合、卵巣過剰症候群(OHSS)を防ぐため、すべての胚を一旦凍結保存する必要が生じることが多くあります。当院では自然周期や低刺激周期の体外受精を行っているため、卵巣の腫大は軽度にとどまり、症例によっては胚を凍結せず、新鮮胚移植を行うこともあります。
② 自然周期を中心とした凍結胚移植法
凍結胚移植の方法(プロトコール)には、主に自然周期とホルモン補充周期(人工周期)の2つがあります。当院では、両方とも実施していますが、自然周期で胚移植が可能な方については、当院では原則として自然周期での胚移植法を採用しています。自然なホルモンの環境で移植を行うことで、妊娠成績の向上と使用する薬剤が最小限のため、身体への負担軽減が期待できるというメリットがあります。無月経の方や、来院日程が限定された場合などはホルモン補充周期が望ましいケースもありますので、医師より最適な方法をご提案します。
② 経腟超音波ガイド下の胚移植
経腹超音波と比べ、経腟超音波では子宮がもっときれいに映されます。また移植する前に尿を溜める必要はなく、そのストレスが軽減します。
③ 高濃度ヒアルロン酸含有培養液の使用
高濃度ヒアルロン酸を含む培養液は、受精卵の子宮内膜への接着を助け、妊娠率が向上することが多数の報告で示されています。
④ アシステッドハッチング(透明帯除去術)
胚の周囲は「透明帯」と呼ばれる膜に包まれています。通常の発育過程では、胚が成長・拡張することでこの透明帯を自ら破り、外に脱出して子宮内膜に着床します。アシステッドハッチングは、この脱出(ハッチング)を助けるために、移植の前にレーザーなどを用いて透明帯を除去または薄くする方法です。これにより、着床を促進する効果が期待されます。
⑤ その他のアプローチ
反復移植不成功の方にERA検査、EMMA/ALICE検査、スクラッチやSEET等の多様なアプローチを組み合わせて、胚移植に臨んでいます。
Step6 妊娠判定
胚盤胞移植の場合は移植の1週間後、分割胚移植の場合は移植の10日後頃に来院していただき、血中ホルモン(β-hCG)を測定します。着床が成立すると、β-hCGは陽性となります。その後、妊娠5週頃に胎嚢の確認を行い、7週頃に胎児心拍を確認します。妊娠8週頃に胎児の成長が順調であれば、産科施設へ紹介し、当院での管理は終了し、卒業となります。
体外受精の治療成績と
年齢別の考え方
1. 日本における体外受精の現状
(日本産科婦人科学会データ)
日本では、体外受精の治療を行った場合、その経過を日本産科婦人科学会へ報告することが定められています。これは、治療結果を正しく把握し、生まれてくるお子さまの経過を確認するための大切な仕組みです。ここでは、日本全体における体外受精の成績をご紹介します。治療を考える際の参考としてご覧ください。
治療成績を表す指標には「採卵あたりの妊娠率」や「累積妊娠率」などがありますが、一般的には「移植あたりの妊娠率」がよく用いられます。日本産科婦人科学会が公表している全国データ(ARTデータブック 2023年版)によると、新鮮胚移植の妊娠率は25.3%、凍結胚移植の妊娠率は40.5%となっています。以下のグラフは、同データに基づき「移植あたりの妊娠率と流産率」を年齢別にまとめたものです。
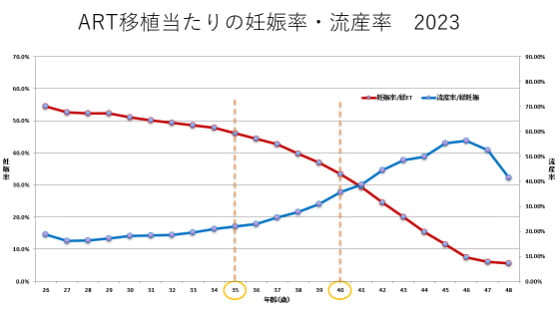
グラフから、大きく分けて2つの傾向が見て取れます。
- 妊娠率は20代から30代前半にかけて高い水準を維持しますが、35歳前後から徐々に低下し、40歳を超えるとその低下がより顕著になる傾向があります。
- 流産率の推移:年齢の上昇に伴い、妊娠率の低下と並行して、流産率は上昇する傾向が認められます。
このように、現代の高度な生殖医療においても「年齢」は治療成績を左右する非常に重要な要素となります。
当院の治療実績について
当院では、最新の培養技術と患者様お一人おひとりに合わせた個別化医療(オーダーメイド治療)により、上記グラフの全国平均を上回る成績を収めております。詳しい数値については、当院の実績ページにて公開しております。
2. 年齢別にみる体外受精(IVF)の考え方
年齢は、妊娠成績を左右する重要な要素の一つです。ここでは、年齢別にみた体外受精の考え方をまとめています。治療の全体像をイメージする際の参考としてご覧ください。
実際に治療方針を決定する際には、年齢だけでなく、卵巣予備能(AMH)や卵巣機能、これまでの不妊期間や治療歴、子宮筋腫や子宮内膜症といった合併症の有無などを総合的に評価したうえで検討する必要があります。
また、保険適用の範囲や自費診療を含めた治療の選択肢について、患者様のご意向やご要望を丁寧にお伺いし、お一人おひとりに適した「オーダーメイドの治療方針」をご提案します。
34歳以下の方:将来を見据えた選択
34歳以下の方では、卵子の質が比較的良好な場合が多く、一般的に高い妊娠率が期待できます。一方で、まれに早発卵巣機能低下がみられることもあるため、卵巣予備能(AMH)の評価が重要となります。
タイミング法や人工授精で十分な結果が得られない場合には、早めに体外受精へステップアップすることで、将来的に第2子・第3子を希望される場合も、治療をスムーズに進められる可能性があります。
35歳〜39歳の方:時間とのバランスを重視
35歳前後を境に、卵子の数や質に徐々に変化がみられ、年齢の上昇とともに妊娠率の低下が次第に顕著になってくる時期です。治療に要する時間を意識し、自然妊娠や一般不妊治療の見込みを慎重に見極めながら、必要に応じて体外受精へ早めにステップアップすることが重要となります。
40歳以上の方:卵巣への負担を抑えた治療法の選択
40歳以上では、妊娠率の低下と並行して、流産率の上昇がより顕著になる傾向があります。これまでの妊活期間や不妊の原因などにもよりますが、治療の初期段階から体外受精を選択するケースが増えてきます。
また、卵巣機能の低下がみられることも多いため、卵巣への負担を抑えた治療法の選択が特に重要となります。心身への負担を考慮しながら、ご自身の状態に合った治療方針を検討していきます。
当院の「自然・低刺激周期による体外受精」について
体外受精において、排卵誘発法の選択は治療成績や患者さんの負担に大きく関わる、重要なステップです。当院では、体が本来持っている力を最大限に生かし、医療の加入を最小限にとどめ、できるだけ自然に近い形での妊娠を目指す「自然・低刺激周期による体外受精」を基本方針としています。
ここでは、排卵誘発法の種類とそれぞれの特徴、そして当院がなぜ「自然・低刺激周期」を選択しているのか、その理由について解説します。
1. 排卵誘発法の種類と特徴
排卵誘発法には、主に以下の3つの方法があります。
- ① 自然周期
- 薬剤を使用せず、体の自然なホルモン変動により選ばれた1つの主席卵胞から採卵する方法です。
- ② 低刺激周期
- 内服薬や低用量の注射を用い、数個の質の良い卵胞発育を促す方法です。
- ③ 刺激周期
- 高用量の注射を用いて、一度に多数の卵胞を発育させ、できるだけ多くの卵子を獲得することを目的とする方法です。
| 周期名 | 獲得卵子数 | 身体的・経済的負担 | OHSSリスク | 主な目的 |
|---|---|---|---|---|
| 自然周期 | 1個程度 | 最小 | なし | 卵巣へ負担をかけずに、自然なリズムでの反復施行 |
| 低刺激周期 | 数個 | 少ない | 低い | 負担軽減、安全性と効率の両立 |
| 刺激周期 | 多数 | やや高め | 注意が必要※ | 1回の採卵効率を最優先 |
- ※OHSS:過剰卵巣刺激症候群
- ※特にAMHが高い方や、PCOS(多嚢胞性卵巣症候群)の方は慎重な管理が必要です。
2. 自然・低刺激周期を基本とする3つの理由
① 良質な卵子の採取を重視
毎月の月経周期において、卵巣では複数の卵胞が発育を始めますが、その中で最も成熟に適した一つが「主席卵胞」として選ばれ、大きく成長していきます。その他の卵胞は自然に退行していきます。
高刺激周期で薬の力で多くの卵子を育てる場合、卵子の質への影響が懸念されることもあります。
自然・低刺激周期では、体の自然のリズムと選択を生かし、その周期で体に選ばれている可能性の高い卵子を丁寧に育てることで、良好な胚の獲得を目指します。薬剤は全く使用しない、あるいは「不足している分を必要最小限だけ補う」という考え方のもと、使用量を抑えています。
② 自然なホルモンバランスの維持
強い薬剤によるホルモン値の乱れを抑えることで、着床に適した子宮内膜環境を維持しやすく、新鮮胚移植(採卵した周期に移植すること)の選択肢も広がります。
また、卵巣へのダメージが少ないため、次周期以降に刺激の影響が残って月経が乱れるといったリスクが低減されます。そのため、体調や卵巣の状態が良好であれば、毎月連続して採卵を行うことも可能です。
③ 心身への負担を最小限に
連日の注射による精神的・身体的負担を軽減します。
また、卵巣が過剰に腫れる「卵巣過剰刺激症候群(OHSS)」のリスクを最小限に抑え、安全に治療を進めることが可能です。
3. 一人ひとりに合わせた
「個別対応」
自然・低刺激周期による治療では、患者さん一人ひとりの状況に応じた適切な判断が求められるため、医師の経験が非常に重要となります。当院では、豊富な治療経験に加え、主治医制によるきめ細やかな診療を行うことで、安定した治療成績を維持しています。
また当院の大きな特徴は、「自然・低刺激周期を軸としながら、個々の状態に応じて柔軟に最適化する」点にあります。年齢、AMH、AFC(胞状卵胞数)、これまでの不妊期間や治療歴、さらに子宮筋腫や子宮内膜症といった合併症の有無、さらに患者さんのご希望やライフスタイルを踏まえ、治療方針を決定します。
自然周期が適している方
- 卵巣機能の低下が顕著である方
- 薬剤による体への介入を最小限に抑えたい方
低刺激周期が適している方(当院で最も広く選択されています)
- 40歳以上の方:
- 強い刺激を行っても卵子数の確保が難しい場合が多いため、質を重視する本法を推奨しています。
- 40歳以下の方:
- 安全性に優れ、日常生活(仕事など)への影響も少ないため、利便性の面でも選ばれています。
- 多嚢胞性卵巣症候群(PCOS)の方:
- 排卵誘発剤に過剰反応し、OHSSを発症するリスクが極めて高いため、低刺激でのコントロールが推奨されます。
刺激周期の選択を考慮する場合
- 仕事などの都合で採卵時期を厳密に調整したい方
- 卵子凍結やPGT-A(着床前胚遺伝学的検査)を予定し、1回の採卵でできるだけ多くの卵子を確保したい方
- その他、これまでの治療歴やご本人のご希望により刺激周期を希望される場合
刺激周期を選択する際には、卵巣の状態を慎重に評価した上で、安全性に配慮しながら対応いたします。
当院は、エビデンスに基づいた医療を大切にしつつ、お一人おひとりの思いに寄り添う治療を心がけています。「自分にはどの方法が合っているのか」を共に考え、納得感のある治療を患者さんと共に歩んでいきます。
