不育症の定義
臨床的に妊娠とは、超音波で胎嚢が確認できることとしており、流産は妊娠の約15%が起こるとされています。流産率は35歳以上から上昇し、特に40歳以上では40%~50%に達します。流産あるいは死産が2回以上ある状態を不育症と定義し、3回以上の場合は習慣流産と呼びます。日本では、不育症が約5%、習慣流産が約1%の頻度で認められます。
不育症のリスク因子
妊娠初期の流産の原因の大部分は、胎児(受精卵)の偶発的な染色体異常とされています。しかし、流産を繰り返す場合には、その以外にも、流産のリスクが高まる「リスク因子」を有している可能性があります。
不育症のリスク因子としては、子宮形態異常、甲状腺機能異常、抗リン脂質抗体陽性、夫婦染色体構造異常、凝固第Ⅻ因子活性欠乏症、プロテインS低下症、などが挙げられます。一方で、明らかなリスク因子が特定できないケース(リスク因子不明)も多く認められます。このリスク因子不明の中には、胚の染色体異常を繰り返している不育症が、少なからず含まれていると考えられています。
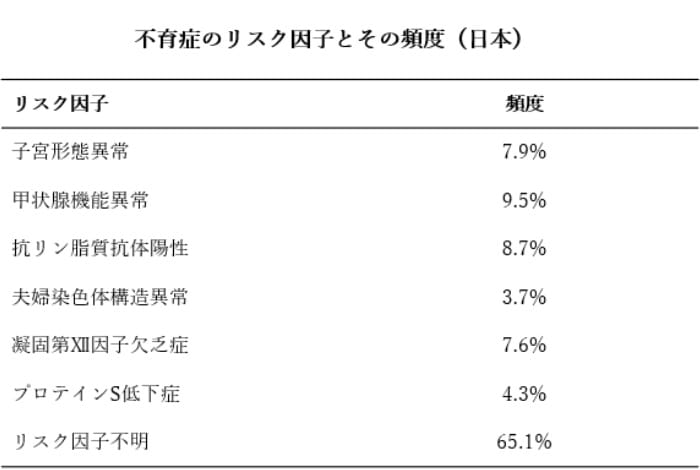
J Obstet Gynaecol Res. 2019;45:1997-2006)
不育症の検査
胎児(胎芽)の染色体検査については、流産手術時に絨毛染色体検査として実施できます。ご希望の際は流産手術の担当医とご相談ください。それ以外の原因検索については、下記の検査を行っております。
検査項目
保険適用の検査を基本としていますが、自費の検査も対応しています。
保険適用の検査費用は目安となります。別途採血料や判断料がかかる場合があります。
① 抗リン脂質抗体検査(保険:2,850円)
抗リン脂質抗体が陽性の場合、流産との関連が指摘されることがあります。
- 検査項目
- 抗カルジオリピン抗体 IgG
- 抗カルジオリピン抗体 IgM
- 抗β2GPI抗体 IgG
- 抗β2GPI抗体 IgM
- ループス・アンチコアグラント
② 染色体検査(保険:夫婦で17,840円)
血液検査で染色体の構造異常の有無を調べます。
特別な事情を除き、ご夫婦同時に検査を行い、結果説明もご夫婦でお聞きいただきます。
③ 血液凝固系検査(保険:1,990円)
血液が固まりやすい状態(凝固亢進)があるかを評価します。
④ 甲状腺検査
TSH・FT4を測定し、甲状腺機能亢進や低下の有無を確認します。
甲状腺機能異常は流産と関連する場合があります。
⑤ 子宮鏡やMRI検査(保険:他院へ紹介)
子宮筋腫の影響により子宮内腔の変形や、子宮形態異常が疑われる場合に、これらの検査の実施を提案し、適切に紹介します。
⑥ 慢性子宮内膜炎と子宮内フローラ
不育症には、慢性子宮内膜炎や子宮内細菌バランスの異常が関与する可能性があります。これらは治療により、妊娠・出産率の改善が期待されるため、評価目的で以下の検査を行います。
- 子宮内膜形質(CD138陽性)細胞(自費:16,500円)
- 子宮内フローラ検査(自費:44,000円)
⑦ 精子DFI(DNA断片化指数)検査(自費:抗酸化力とのセットで17,600円)
近年、男性因子も不育症のリスク因子として注目されています。精子DFI検査は、精子頭部に存在するDNAの損傷割合を評価する検査で、いわゆる精子の質を反映すると考えられています。
⑧ 免疫学的検査
- TH1/TH2細胞比(自費:22,000円)
- 妊娠の維持にはTh2優位であるという報告がなされている。TH1/TH2細胞比は、免疫バランスを見る検査です。
- ビタミンD(自費:5,500円)
- ビタミンDは子宮内膜の受容性や免疫調節に関与しており、不育症や不妊症の方ではビタミンDが不足している例が多いという報告があります。
検査の時期
流産後、月経が来てから(流産後1か月以降を目安に)ご来院ください。なお、祝日や日曜日は検査できない項目がありますので、平日または土曜日にご来院くださいますようお願いいたします。
不育症検査に関する助成金制度
自治体により不育症の検査に助成金が出る場合があります。ご自身の自治体の状況をご確認ください。例えば東京都では「不育症検査助成事業」があります。詳細は、東京都福祉局の「不育症検査助成事業」の案内をご確認ください。
不育症の治療
不育のリスク因子を検索し、その結果に基づいて治療の選択肢を提示できる場合があります。また、これまで自然妊娠されていた方でも、年齢の上昇に伴い自然妊娠の可能性は低下します。そのため、35歳以上の方には、状況に応じて積極的に不妊治療をおすすめすることがあります。35歳未満の方でも、半年間自然妊娠が成立していない場合には、不妊治療をおすすめしています。お一人おひとりの状況に合わせて、最適な治療方針をご提案いたします。
- 原因不明
- 原因が特定できない場合は既往の流産が胎児染色体異常の繰り返しである可能性があり、投薬治療なしでも妊娠継続できる可能性が高いとされています。ただし、再び流産になることに強い不安を感じる方や、流産率を下げたい方には、着床前診断(PGT-A)を行う選択肢があります。
- 染色体構造異常
- 着床前診断(PGT-SR)を行う選択肢があります。
- 甲状腺機能異常
- 甲状腺専門医へ紹介、適切な治療・管理を行います。
- 抗リン脂質抗体症候群
- 低用量アスピリン・未分画ヘパリン療法が標準的治療法です。治療基準に満たしていない場合、個別で対策を考えることがあります。
当院では、低用量アスピリン・未分画ヘパリン注射の治療を行っておらず、適切に紹介しますが、PGT-A・PGT-SRには対応しています。なお、PGT-A・PGT-SRにおいては、不妊症ではない方でも体外受精の治療が必要となり、採卵、移植、胚の検査等はすべて自費となります。
流産と生活習慣について
生活習慣は流産の主要なリスク因子ではありませんが、生活習慣を見直すことにより、流産予防につながる可能性があります。
- 喫煙や過度のアルコール、カフェインの摂取は控えることが推奨されます。
- 女性の肥満は流産のリスクだけでなく、妊娠中の合併症の増加にもつながるため、適切な体重管理が大切です。
流産を経験すると、将来の妊娠・出産に対して強い不安を感じることが多くあります。ストレスは流産率を上昇させる可能性があり、悪循環につながることもあります。
当院では、患者様一人ひとりの状況に合わせて適切なご提案を行い、丁寧な説明を心がけています。ストレスや不安感が強い時は、どうぞお気軽にご相談ください。
